Inhoudsopgave
- Waarom stoppen met omeprazol zo lastig is: het rebound-effect
- Hoe werkt het?
- Hoe lang duurt het rebound-effect?
- Wanneer mag je NIET zomaar stoppen?
- Barrett’s oesofagus
- Actieve maagzweer of twaalfvingerige darmzweer
- Helicobacter pylori-behandeling
- Chronisch NSAID-gebruik
- Stap-voor-stap afbouwschema
- Basisprincipe: elke 2 weken halveren
- Gebruik op-de-dag-van-klachten als overbrugging
- Wees geduldig
- Alternatieven tijdens het afbouwen
- Antacida: snelle verlichting op maat
- H2-blokkers: een stap omlaag van PPI’s
- Voedingsaanpassingen die echt helpen
- Triggers om te vermijden
- Wat helpt wel?
- Leefstijltips voor de lange termijn
- Gewicht
- Roken
- Stress
- Kleding
- Wat als het echt niet lukt?
- Samenvatting: jouw afbouwplan in het kort
Je wilt stoppen met omeprazol — goed idee. Maar misschien heb je al gemerkt dat het niet zo eenvoudig is als gewoon de pillen laten staan. Plots veel meer maagzuur dan ooit, brandend gevoel, zuurbranden die erger lijkt dan voordat je überhaupt begon. Dat is geen inbeelding. Dat is een reëel fenomeen dat vrijwel iedereen treft die abrupt stopt. Gelukkig is er een manier om dit slim aan te pakken. In dit artikel leg ik je stap voor stap uit hoe je veilig kunt afbouwen — met praktische tips die écht werken.
Waarom stoppen met omeprazol zo lastig is: het rebound-effect
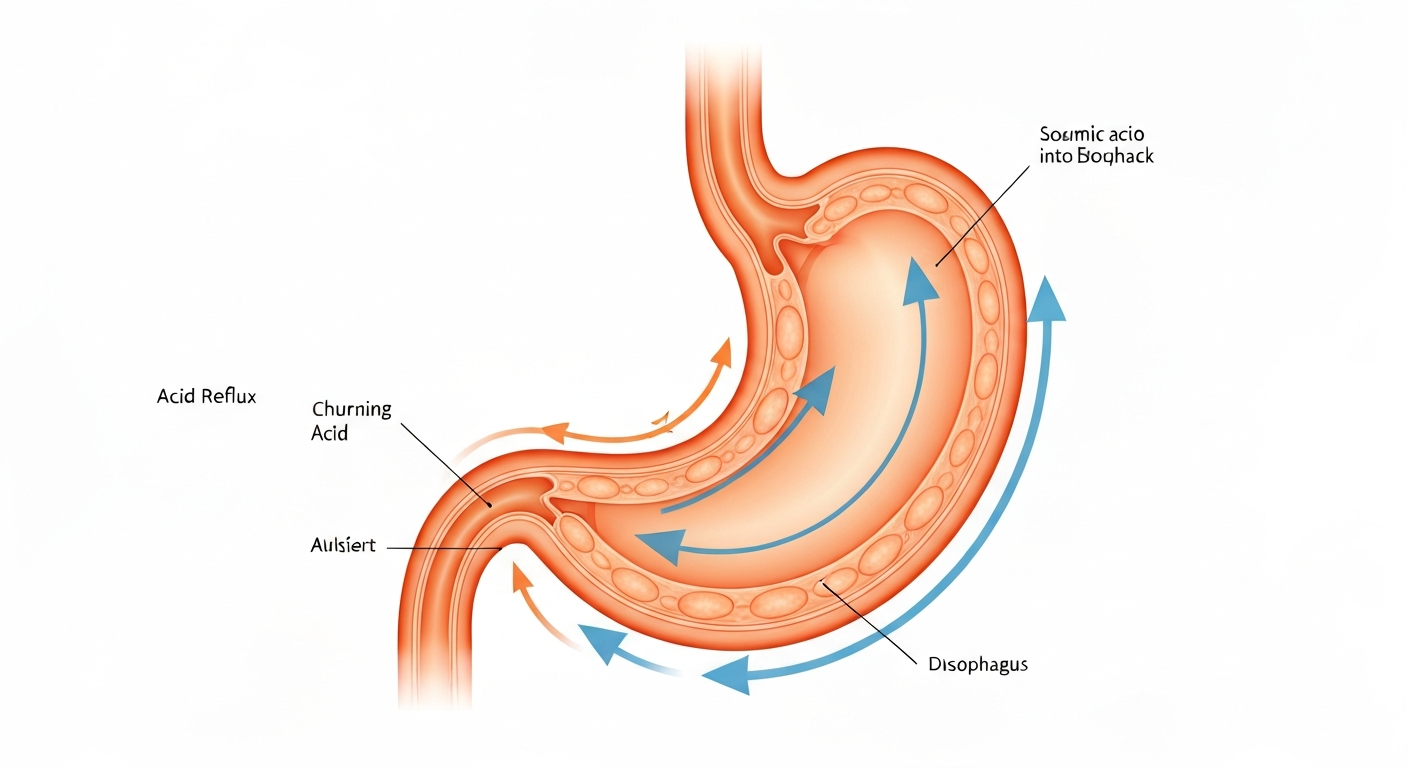
Voordat je begint met afbouwen, is het goed om te begrijpen wat er in je maag gebeurt als je stopt. Dit heet rebound zuurhyperproductie — en het is de reden waarom veel mensen al na een paar dagen besluiten het toch maar weer te nemen.
Hoe werkt het?
Je maag produceert normaal maagzuur via protonpompen. Als je omeprazol gebruikt, rem je die pompen af. Je maag reageert hierop door meer protonpompen aan te maken — een soort compensatiemechanisme. Als je dan plotseling stopt met omeprazol, zijn die extra pompen er ineens wel, maar de remmer is weg. Resultaat: je maag maakt tijdelijk veel meer zuur dan normaal — soms méér dan voor je ooit begon met de medicatie.
Hoe lang duurt het rebound-effect?
Het rebound-effect treedt op bij de meeste mensen die langer dan 4-8 weken PPI’s hebben gebruikt. De piek ligt meestal 2 tot 4 weken na het stoppen. Daarna neemt het geleidelijk af. Bij mensen die jarenlang PPI’s hebben gebruikt, kan het 1 tot 3 maanden duren voordat de maagzuurproductie weer normaal is.
Dit is precies waarom abrupt stoppen zelden werkt: je ervaart zoveel klachten dat je denkt dat je het middel echt nodig hebt, terwijl het in werkelijkheid het rebound-effect is.
Wanneer mag je NIET zomaar stoppen?
Voordat je begint met afbouwen, zijn er situaties waarbij je dit altijd eerst met je huisarts moet bespreken:
Barrett’s oesofagus
Barrett’s oesofagus is een aandoening waarbij het slijmvlies van de slokdarm verandert door jarenlange blootstelling aan maagzuur. Het is een voorstadium van bepaalde vormen van slokdarmkanker. Als je Barrett’s hebt, schrijven richtlijnen voor dat je langdurig — vaak levenslang — een PPI gebruikt. Eigenmachtig stoppen is hier gevaarlijk.
Actieve maagzweer of twaalfvingerige darmzweer
Als je een zweer hebt die nog aan het genezen is, moet omeprazol lang genoeg worden doorgeslikt om volledige genezing te garanderen. Te vroeg stoppen geeft de zweer de kans om terug te komen.
Helicobacter pylori-behandeling
Als je omeprazol gebruikt als onderdeel van een uitroeiingsbehandeling voor H. pylori (een combinatie van antibiotica en een PPI), dan moet je de volledige kuur afmaken.
Chronisch NSAID-gebruik
Gebruik je langdurig pijnstillers zoals ibuprofen, naproxen of diclofenac? Dan wordt omeprazol gebruikt als bescherming voor je maagslijmvlies. Als je de NSAID’s blijft gebruiken zonder maagbescherming, loop je risico op maagbloedingen.
Twijfel je? Bel eerst je huisarts. Een kort gesprek voorkomt een heleboel gedoe.
Stap-voor-stap afbouwschema

Als je huisarts akkoord geeft (of als je omeprazol kort en vrij hebt gebruikt voor lichte maagklachten), kun je het volgende schema aanhouden. Het principe: langzaam verlagen in plaats van plotseling stoppen.
Basisprincipe: elke 2 weken halveren
Het afbouwschema werkt als volgt:
| Week | Dosis |
|---|---|
| Week 1-2 | Huidige dosis (bijv. 40 mg) dagelijks |
| Week 3-4 | Halveer naar 20 mg dagelijks |
| Week 5-6 | Om de dag 20 mg (dag 1 wel, dag 2 niet) |
| Week 7-8 | Elke 2-3 dagen 20 mg |
| Daarna | Stoppen, of overstappen naar antacida of H2-blokker naar behoefte |
Gebruikte je al 20 mg? Begin dan direct met elke-dag-naar-om-de-dag, en bouw daarna verder af.
Gebruik op-de-dag-van-klachten als overbrugging
Tijdens het afbouwen kun je op dagen dat het maagzuur de kop opsteekt antacida gebruiken — hierover meer in de volgende sectie. Dit helpt je door het rebound-effect heen zonder dat je teruggrijpt naar de volle PPI-dosis.
Wees geduldig
Verwacht dat de eerste 2-3 weken na het halveren lastiger zijn. Je kunt last hebben van: – Meer brandend gevoel in de borst – Meer zuurbranden dan voorheen – Wat meer reflux na het eten
Dit is normaal en tijdelijk. Probeer hier doorheen te blijven — het wordt beter.
Alternatieven tijdens het afbouwen
Je hoeft het rebound-effect niet stoïcijns te ondergaan. Er zijn middelen en aanpassingen die de overgang een stuk soepeler maken.
Antacida: snelle verlichting op maat
Antacida neutraliseren het maagzuur dat er al is. Ze werken snel (binnen enkele minuten) en zijn niet verslavend. Bekende voorbeelden: – Rennie (calciumcarbonaat + magnesiumcarbonaat) – Gaviscon (natriumalginaat + calciumcarbonaat) — vormt een barrière bovenop de maaginhoud – Maalox of Riopan (aluminiumhydroxide + magnesiumhydroxide)
Gebruik antacida op symptomen — dus als je brandend maagzuur hebt — niet preventief. Ze zijn bedoeld als een brug, niet als structurele oplossing.
H2-blokkers: een stap omlaag van PPI’s
Famotidine (merknaam Pepcid) is een H2-blokker: een minder krachtige maar wel effectieve maagzuurremmer. Het werkt anders dan een PPI (het blokkeert histaminereceptoren in plaats van protonpompen), werkt sneller (binnen 30-60 minuten) maar minder lang.
Je kunt famotidine tijdelijk inzetten tijdens de afbouwperiode als de klachten echt te heftig worden. Neem dit op in je afbouwplan in overleg met je huisarts of apotheker.
Voedingsaanpassingen die echt helpen
Wat je eet en drinkt heeft een enorme invloed op de hoeveelheid maagzuur die je aanmaakt en de kans op reflux. Dit zijn de triggers die je tijdens het afbouwen — en daarna — het beste kunt vermijden of beperken:
Triggers om te vermijden
Koffie en cafeïne Koffie stimuleert direct de maagzuurproductie en ontspant de sluitspier tussen maag en slokdarm (de onderste oesofagussfinkter). Dat laatste is precies wat je niet wilt bij reflux. Als je koffiedrinker bent: probeer tijdens het afbouwen tijdelijk te stoppen of over te gaan op zwakke koffie, en nooit op een lege maag.
Alcohol Alcohol irriteert het maagslijmvlies en stimuleert de maagzuurproductie. Wijn — met name witte wijn — is een bekende reflux-trigger. Probeer alcohol te minimaliseren of te vermijden in de afbouwperiode.
Laat op de avond eten Als je laat eet en daarna gaat liggen, kan de maaginhoud makkelijker terugvloeien naar de slokdarm. Eet je laatste maaltijd bij voorkeur 3 uur voor bedtijd.
Vetrijke en gefrituurd voedsel Vet vertraagt de maaglediging, waardoor de maag langer vol blijft en de druk op de sluitspier toeneemt. Friet, chips, fast food: niet ideaal tijdens het afbouwen.
Zuurremmende voedingsstoffen die reflux juist verergeren Tomaten, citrusvruchen, chocolade en munt zijn bekende reflux-triggers bij gevoelige mensen. Ze ontspannen de sluitspier of zijn van nature zuur.
Wat helpt wel?
- Kleine, frequente maaltijden in plaats van drie grote
- Langzaam eten en goed kauwen
- Rechtop blijven na het eten (minimaal 30 minuten)
- Je hoofdeinde wat hoger zetten als je ’s nachts last hebt — gebruik een extra kussen of verhoog het hoofdeinde van je bed met een paar centimeter
Leefstijltips voor de lange termijn
Als je eenmaal gestopt bent, wil je voorkomen dat de klachten terugkomen. Dit zijn de belangrijkste leefstijlaanpassingen die de wetenschap onderbouwt:
Gewicht
Overgewicht — met name buikvet — verhoogt de druk in de buikholte en duwt maaginhoud omhoog. Afvallen (ook al is het maar een paar kilo) kan maagzuurklachten aanzienlijk verminderen.
Roken
Roken vermindert de spierspanning van de onderste slokdarmsfinkter en vermindert de speekselsecretie — je speeksel neutraliseert namelijk een beetje maagzuur. Stoppen met roken heeft een positief effect op GERD.
Stress
Stress verhoogt niet zozeer de maagzuurproductie, maar maakt je gevoeliger voor prikkels in de slokdarm. Ontspanningstechnieken, voldoende slaap en beweging helpen allemaal.
Kleding
Te strakke kleding rondom de buik verhoogt de druk op de maag. Handig om te weten als je regelmatig na het eten last hebt.
Wat als het echt niet lukt?
Soms lukt het afbouwen gewoon niet, ondanks alle goede intenties. Dan zijn er een paar opties:
-
Bespreek het met je huisarts. Misschien is er een onderliggende reden voor de klachten die nog niet onderzocht is — zoals een H. pylori-infectie, een hiatus hernia, of toch Barrett’s.
-
Probeer het opnieuw op een rustiger moment. Stress verergert klachten. Een periode van veel stress is niet de ideale tijd om te stoppen.
-
Accepteer dat langdurig gebruik soms noodzakelijk is. Als na grondige evaluatie blijkt dat je de PPI echt nodig hebt, is dat ook een valide conclusie. Gebruik dan de laagste werkzame dosis en zorg voor periodieke monitoring (zie ons artikel over omeprazol bijwerkingen lange termijn).
Samenvatting: jouw afbouwplan in het kort
- Check eerst of je veilig kunt stoppen (geen Barrett’s, zweer, H. pylori-kuur of chronisch NSAID-gebruik)
- Bouw langzaam af — halveer elke 2 weken
- Gebruik antacida of famotidine als noodoplossing bij hevige klachten
- Pas je voeding aan — vermijd koffie, alcohol, laat eten en vetrijke maaltijden
- Wees geduldig — het rebound-effect duurt 2-4 weken, zelden langer
- Ga naar je huisarts als klachten na 3 maanden nog steeds aanwezig zijn
Stoppen met omeprazol is heel goed mogelijk, maar vraagt om een beetje planning en geduld. Met de juiste aanpak lukt het de meeste mensen prima.
Bronnen
- NHG-standaard Maagklachten (M36) — Nederlands Huisartsen Genootschap
- Farmacotherapeutisch Kompas: Omeprazol — KNMP
- Farmacotherapeutisch Kompas: Pantoprazol — KNMP
- RIVM — Rijksinstituut voor Volksgezondheid en Milieu
- Laine L, et al. (2020). Proton pump inhibitors and risk of kidney disease. Gastroenterology.
Dit artikel is uitsluitend bedoeld voor informatieve doeleinden en vervangt geen medisch advies. Raadpleeg je huisarts of apotheker voor persoonlijk advies.